Exact acolo unde este sursa durerii
Unul dintre cele mai eficiente instrumente în îngrijirea non-chirurgicală a coloanei este infiltrația țintită ghidată CT. Ghidajul imagistic asigură că o cantitate minimă de medicament este livrată exact acolo unde se află sursa durerii, fără a încărca inutil restul organismului.
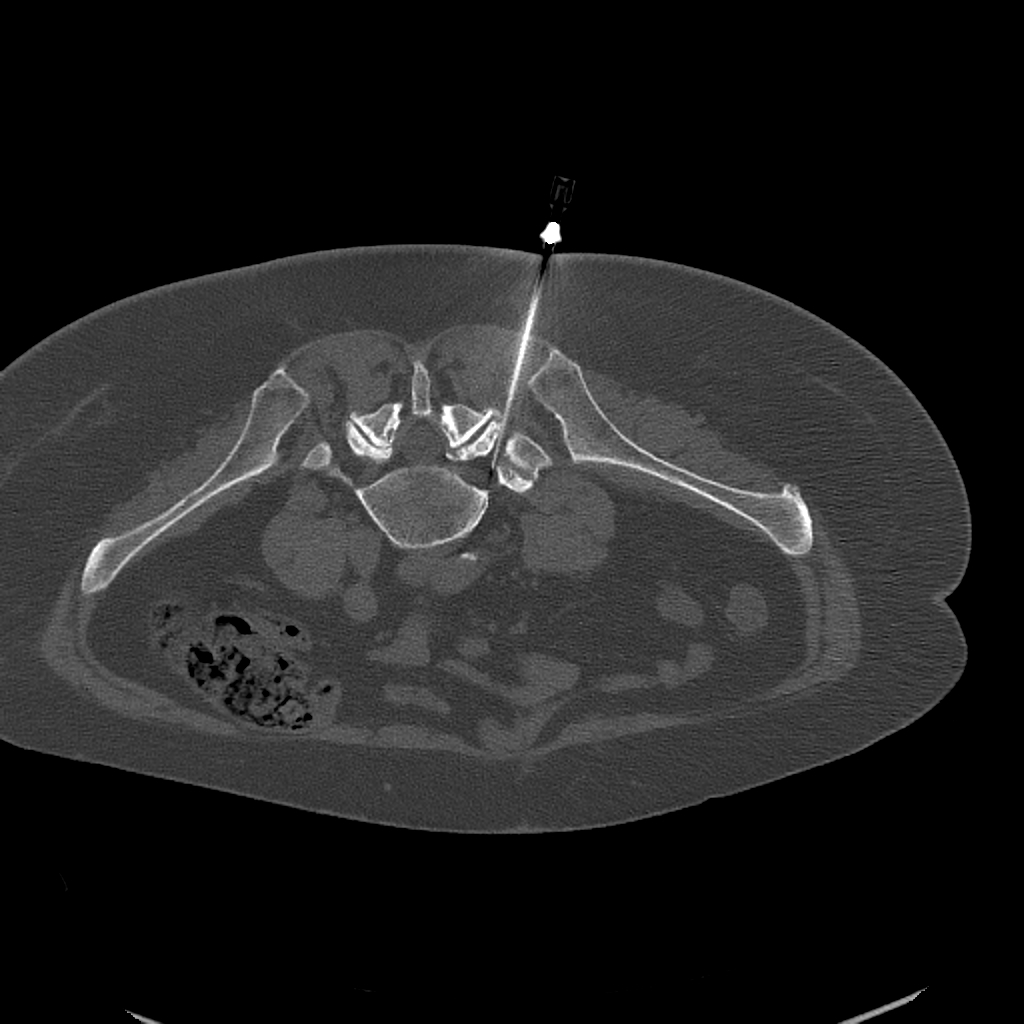
Infiltrație pentru rădăcina nervoasă
Dacă nervul care iese între vertebre este sursa durerii — de exemplu din cauza compresiei provocate de o hernie de disc sau de o stenoză spinală — o infiltrație țintită a rădăcinii nervoase este intervenția potrivită. În timpul procedurii, o cantitate minimă de anestezic local și corticosteroid antiinflamator este administrată lângă rădăcina nervoasă afectată.
Plasarea acului este verificată folosind CT sau fluoroscopie, astfel încât tratamentul să ajungă doar la nervul inflamat. Anestezicul local poate provoca amorțeală sau slăbiciune temporară — acesta este un fenomen normal care de obicei dispare în câteva ore.
Infiltrație în articulația fațetară
Solicitarea crescută a micilor articulații dintre vertebre (articulațiile fațetare) accelerează uzura cartilajului (artroza), care poate provoca dureri lombare de tip mecanic ce se agravează cu mișcarea. În astfel de cazuri, o cantitate mică de anestezic local și corticosteroid antiinflamator este administrată în articulația dureroasă, tot sub ghidaj CT sau fluoroscopic.
Cum se desfășoară procedura
- Este necesar un diagnostic confirmat prin imagistică (RMN)
- Poziția acului este verificată folosind CT sau fluoroscopie
- După procedură este necesară o perioadă de observație de 10–30 de minute. Un pat de recuperare este disponibil dacă este nevoie.
- Dacă simptomele s-au remis, pacientul poate pleca acasă neînsoțit
- Conducerea autovehiculului în ziua procedurii nu este recomandată
Contraindicații · precauție specială
- Hipersensibilitate la oricare dintre substanțele utilizate
- Tratamentul anticoagulant necesită coordonare: cu acid acetilsalicilic (de ex. Aspirină) infiltrația poate fi efectuată; cu clopidogrel se recomandă o pauză de 7 zile, cu alte anticoagulante o pauză de 2–5 zile
- Glicemie sau tensiune arterială necontrolate — medicul curant trebuie informat
- Infecție activă la locul tratamentului sau infecție sistemică
